Publié le 23 nov 2009Lecture 9 min
L’enfant qui ne bougeait plus le bras
Ce jeune garçon de 3 ans est vu en consultation pour un trouble de la motricité du membre supérieur gauche. Il s’agit du premier enfant d’un couple non consanguin.
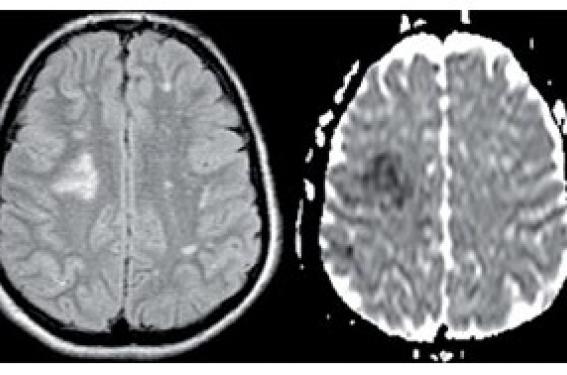
Ce jeune garçon de 3 ans est vu en consultation pour un trouble de la motricité du membre supérieur gauche. Il s’agit du premier enfant d’un couple non consanguin. Il n’a pas d’antécédents personnels ou familiaux. La grossesse et l’accouchement se sont déroulés sans problème particulier. La marche a été acquise à 12 mois. Depuis peu, la famille pense qu’il va très probablement être droitier. Quinze jours auparavant, il a eu la varicelle, d’évolution favorable, mais il y a 2 jours, au réveil, il ne bougeait plus du tout le bras gauche. L’interrogatoire de la mère précise qu’il avait du mal à marcher et tombait plus souvent que d’habitude pendant toute la matinée. Le soir du premier jour, il a été vu en consultation en urgence. Le diagnostic de pronation douloureuse a été évoqué. Malgré la manoeuvre de remise en place, l’évolution n’a été que très lentement favorable. À l’examen, on retrouve un déficit moteur du membre supérieur gauche. Les réflexes sont vifs sur l’ensemble de l’hémicorps gauche. Il n’y a pas de troubles de l’équilibre. L’oculomotricité et la motricité faciale sont normales. Un bilan sanguin et une IRM (figure 1) sont demandés. Figure 1. IRM cérébrale réalisé 72 heures après le début des symptômes. Il faut évoquer en premier lieu un accident vasculaire cérébral (AVC). L’IRM confirme d’ailleurs cette hypothèse (figure 1) puisqu’elle a mis en évidence un AVC droit avec un hypersignal dans une séquence pondérée en T2 (FLAIR), et une anomalie dans les séquences de perfusion. L’histoire clinique peut faire suspecter une artérite post-infectieuse. Quels diagnostics différentiels ? Plusieurs diagnostics différentiels sont possibles devant une monoplégie aiguë de l’enfant. Sur ce terrain, l’interrogatoire et l’examen clinique ne sont pas toujours aisés (limitation par le niveau de langage et/ou de compréhension en fonction de l’âge). C’est ainsi que tout praticien confronté à une monoplégie chez l’enfant doit s’interroger sur l’existence d’une hémiplégie prédominant à un membre. Les monoplégies en pédiatrie peuvent être en lien avec des douleurs autant qu’avec un problème de motricité. Devant une monoplégie aux membres supérieurs, il faut évoquer en plus de l’AVC, une paralysie post-ictale, un trouble moteur dans le cadre d’un équivalent migraineux et une pronation douloureuse (encadré). Très rarement, il peut s’agir d’une pathologie tumorale dont l’expression clinique peut être à début brutal en relation avec un oedème cérébral périlésionnel. C’est l’anamnèse qui permet de faire la distinction entre ces éventuels diagnostics. Figure 2. Exemple d’anomalie de l’angio-IRM : Moya-Moya. A : angio-IRM normale de face ; B : angio-IRM d’un patient avec un Moya-Moya montrant des anomalies bilatérales avec des artères très grêles et un flux réduit dans les territoires sylviens, ainsi qu’un aspect flou de la prise de contraste. Au moindre doute sur la possibilité d’un AVC, il faut faire réaliser une IRM cérébrale. Dans le cas de notre patient, il s’agit plutôt d’une hémiplégie prédominant au membre supérieur gauche. Il est très fréquent chez les enfants présentant un AVC que le déficit prédomine à un membre supérieur. Le contexte de varicelle aurait pu faussement orienter vers l’hypothèse d’une cérébellite varicelleuse. L’anamnèse n’évoque pas une atteinte cérébelleuse, puisque les difficultés motrices sont asymétriques et qu’il existe un déficit moteur. L’examen clinique permet aisément de distinguer une hémiplégie d’une ataxie cérébelleuse. L’accident vasculaire cérébral chez l’enfant Les accidents ischémiques cérébraux existent chez l’enfant comme chez l’adulte, mais il est bien évident que la pathologie vasculaire est bien moins fréquente en population pédiatrique. C’est toutefois une cause majeure de séquelles neurologiques. Si de nombreux progrès ont été faits chez les patients adultes (diagnostic et thérapeutique), l’existence même de ces pathologies en pédiatrie est souvent méconnue par la plupart des praticiens. AVC de l’enfant : y penser !!! Cela explique que le diagnostic d’AVC est souvent fait tardivement chez l’enfant. De plus, les symptômes sont rarement superposables avec ceux observés chez l’adulte. Ils sont volontiers plus discrets avec un déficit moteur plus focalisé, et l’on se heurte à la difficulté d’explorer les troubles sensitifs ou le langage chez les plus petits. Le scanner cérébral dans les 24 premières heures est plus souvent normal que chez les adultes. Enfin, dans 20 % des cas, les symptômes pouvant faire évoquer un AVC sont dus à d’autres événements paroxystiques, tels que des paralysies postcritiques, des équivalents migraineux, des encéphalites… Une étude récente ayant inclus plus de 100 enfants avec un AVC a montré que le retard diagnostique allait de 25 à 88 heures selon les classes d’âges. Lorsque les enfants avaient été vus auparavant par un autre médecin, le diagnostic d’AVC avait été évoqué chez moins d’un quart d’entre eux. Établir le diagnostic par une IRM cérébrale L’IRM cérébrale est l’examen de référence pour faire le diagnostic. Elle doit au mieux comporter une séquence d’angio-IRM. Le scanner cérébral dans les 24 premières heures est plus souvent normal que chez les adultes. En fonction de l’atteinte neurologique et du délai de réalisation de l’examen, un scanner cérébral normal n’élimine pas le diagnostic d’AVC chez l’enfant. L’accès à l’IRM n’est pas toujours aisé. Il dépend de l’âge de l’enfant et du plateau technique (anesthésie). La difficulté de réalisation d’une IRM pour certaines tranches d’âges participe également au retard diagnostique. Quels bilans étiologiques ? Les processus physiopathologiques de l’AVC sont très différents chez l’enfant et chez l’adulte. Chez l’adulte, les facteurs de risque vasculaires concourant à l’artériosclérose sont le plus souvent incriminés. Chez l’enfant, quatre grandes étiologies représentent la plupart des causes d’accident vasculaire. Il s’agit des malformations vasculaires, des cardiopathies (malformations et troubles du rythme), des coagulopathies et des causes infectieuses locales ou systémiques (bilan proposé dans le tableau). Plus rarement, l’AVC peut être observé dans le cadre d’une maladie métabolique. Tableau. Bilan d’AVC chez l’enfant. Inspiré de P. Castelnau et al. (2005) Il faut savoir évoquer cette possibilité si l’on trouve des antécédents de consanguinité, des céphalées récidivantes, des antécédents de déficits neurologiques transitoires et/ou d’une atteinte d’autres organes. L’existence à l’examen clinique d’un retard mental ou d’une macrocéphalie et, au niveau biologique, l’existence d’une acidose métabolique, d’une hyperamoniémie, d’une cytolyse hépatique lors de la survenue de l’AVC doivent faire évoquer une maladie métabolique. L’interrogatoire peut orienter vers une cause spécifique. Dans le cas des cardiopathies, celles-ci sont le plus souvent connues avant l’AVC. Cela n’empêchera pas de rechercher une anomalie cardiaque systématiquement. Les antécédents cardiovasculaires et thrombo-emboliques familiaux ou personnels doivent aussi être explorés cliniquement et de manière exhaustive par les examens complémentaires. Il est important de s’enquérir de signes pouvant orienter vers une anomalie vasculaire : par exemple, la notion d’un traumatisme et de douleurs cervicales doivent faire évoquer une possible dissection artérielle. La présence de céphalées récurrentes chez un patient ayant déjà présenté une hémiplégie transitoire ou un épisode de chorée hémicorporelle doit faire évoquer un Moya-Moya (figure 2). L’hyperpnée est souvent le facteur déclenchant de l’épisode ischémique transitoire et ne doit pas être utilisée à visée diagnostique. Les mêmes symptômes (céphalées fréquentes et antécédents de déficit fonctionnel transitoire) doivent également faire discuter une maladie innée du métabolisme. La démarche étiologique est très importante, puisque la récidive d’AVC entraîne une augmentation importante de la morbidité et du risque de handicap. Quelle prise en charge thérapeutique ? Dès que l’AVC ischémique est confirmé, on peut donner 5 mg/ kg/j d’aspirine. La prescription d’une héparinothérapie intraveineuse continue est admise de façon à peu près consensuelle chez un enfant qui présente : un AVC d’origine embolique, une dissection artérielle, un AVC du tronc basilaire, un AVC artériel progressif ou évoluant de façon fluctuante en faveur d’un état préocclusif. Les autres indications sont malheureusement affaire d’école, car les données disponibles sont insuffisantes pour définir une prise en charge thérapeutique. En particulier, il n’existe pas d’études démontrant clairement que l’héparinothérapie améliore le pronostic évolutif. En dehors des patients atteints de drépanocytose et de ceux avec un syndrome de Moya-Moya, la mise en place d’un traitement préventif par un antiagrégant plaquettaire ou anticoagulant se discute. Comme pour le traitement de la phase aiguë, la prise en charge fait à peu prés consensus, mais ne repose que sur des données cliniques limitées. Les patients avec une artériopathie (hormis la drépanocytose et le Moya-Moya) sont traités préventivement par 1 à 3 mg/kg/j d’aspirine. En cas d’AVC cardio-embolique, il est habituel de mettre en place un traitement anticoagulant (en accord avec le cardiologue). Dans le cas des dissections artérielles extracrâniennes sans atteinte hémorragique, il est habituel de traiter par anticoagulant, jusqu’à ce que l’angio-IRM soit normale (ou au maximum 6 mois). Deux types de malades doivent bénéficier d’un avis d’expert. Les patients atteints de drépanocytose nécessitent un échange transfusionnel en urgence lors d’un AVC. Les patients avec un Moya-Moya doivent avoir une prise en charge spécialisée comprenant une chirurgie de revascularisation.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :